Επιμέλεια
Δημήτριος Οικονομίδης,
Επιμελητής Α΄Καρδιολογίας, Γ. Ν Ρόδου ΄΄Ανδρέας Παπανδρέου΄΄
Κωνσταντίνος X. Παπαδόπουλος
Επιμελητής Α΄ Καρδιολογίας, Νοσοκομείο ΄΄Κοργιαλλένειο – Μπενάκειο΄΄ Ε.Ε.Σ.
Εστιασμένη αναθεώρηση αλγορίθμου αντιμετώπισης ασθενών με καρδιακή ανεπάρκεια. Κείμενο της Αμερικάνικης Καρδιολογικής Ένωσης
Το Φεβρουάριο του 2021 η Αμερικανική Καρδιολογική Εταιρεία λαμβάνοντας υπόψη τα ενθαρρυντικά αποτελέσματα από μελέτες σχετικά με τη χορήγηση νεότερων παραγόντων (ARNIs, SGLT2i ) σε ασθενείς με καρδιακή ανεπάρκεια, δημοσίευσε μια εστιασμένη ενημέρωση στον αλγόριθμο αντιμετώπισης της καρδιακής ανεπάρκειας των οδηγιών 2017, που περιλαμβάνει τις ανωτέρω νέες θεραπείες. Τα κυριότερα σημεία της δημοσίευσης είναι τα παρακάτω
- Στους ασθενείς με νέα διάγνωση (de novo) σταδίου C καρδιακή ανεπάρκεια με μειωμένο κλάσμα εξωθήσεως (HFrEF), πρέπει να χορηγηθούν με οποιαδήποτε σειρά ένας β αναστολέας και ένα φάρμακο του άξονα ρενίνης αγγειοτενσίνης, δηλαδή ή αναστολέας του μετατρεπτικού ενζύμου (ACEI) ή αναστολέας υποδοχέων αγγειοτενσίνης (ARB) ή σακουμπιτρίλη/ βαλσαρτάνη (ARNI). Κάθε φαρμακευτικός παράγοντας θα πρέπει να τιτλοποιείται στη μέγιστη ανεκτή δόση ή στη δόση – στόχο. Η έναρξη του β αναστολέα είναι καλύτερα ανεκτή όταν ο ασθενής δεν είναι συμφορημένος, ενώ σε συμφορημένους ασθενείς προτιμάται η έναρξη ενός εκ των ACEI/ARB/ARNI.
- Βασιζόμενοι στα αποτελέσματα μεγάλων κλινικών μελετών (PARADIGM-HF, PIONEER-HF, TITRATION) οι συγγραφείς προτείνουν τη χρήση των ARNIs ως de novo θεραπεία σε ορισμένους ασθενείς. Η χρήση των ARNIs συστήνεται με την προϋπόθεση ότι οι ασθενείς είναι αιμοδυναμικά σταθεροί και αποσυμφορημένοι, λαμβάνοντας υπόψη ότι ίσως χρειαστεί ταυτόχρονη μείωση στη δόση των διουρητικών που λαμβάνει ο ασθενής. Η νεφρική λειτουργία και τα επίπεδα καλίου πρέπει να ελέγχονται εντός 1-2 εβδομάδων από την έναρξη ή την τιτλοποίηση των ACEI/ARB/ARNI.
- Μόνο εγκεκριμένοι απο τις κατευθυντήριες οδηγίες β αναστολείς (carvedilol, metoprolol succinate, bisoprolol) πρέπει να χορηγούνται σε ασθενείς με HFrEF.
- Τα διουρητικά πρέπει να προστίθενται στην αγωγή όταν χρειάζονται και να τιτλοποιούνται σε δόσεις, ώστε να επιτευχθεί η αποσυμφόρηση των ασθενών. Αν χρειάζονται δόσεις φουροσεμίδης μεγαλύτερες των 80mg δις ημερησίως καλό είναι να χορηγείται διαφορετικό διουρητικό αγκύλης ή να προστίθεται στην αγωγή θειαζίδη
- Μετά την έναρξη του β αναστολέα και κάποιου εκ των ACEI/ARB/ARNI, καλό είναι να προστεθεί στην αγωγή κάποιος αναστολέας αλδοστερόνης, με προσεκτικό έλεγχο των ηλεκτρολυτών.
- Οι αναστολείς του συμμεταφορέα 2 νατρίου γλυκόζης ( SGLT – 2 inhibitors) θα πρέπει να προστίθενται στη θεραπευτική αγωγή ασθενών με HFrEF και λειτουργικό στάδιο NYHA II-IV είτε πάσχουν είτε όχι από σακχαρώδη διαβήτη. Η προσθήκη των SGLT2 αναστολέων σε ασθενείς με χρόνια HFrEF, γίνεται όταν αυτοί ήδη λαμβάνουν β-αναστολέα, αναστολέα του άξονα ρενίνης-αγγειοτενσίνης και αναστολέα αλδοστερόνης. Δεν είναι απαραίτητο να έχει προηγηθεί η μέγιστη ανεκτή δόση στα φάρμακα των παραπάνω κατηγοριών πριν γίνει η έναρξη SGLT2 αναστολέα. Προσοχή πρέπει να δοθεί στη δοσολογία των διουρητικών αγκύλης, τα οποία μπορεί να χρειαστούν προσαρμογή.
- Η υπερκαλιαιμία και η απορρύθμιση της νεφρικής λειτουργίας αποτελούν συχνό εμπόδιο στην τιτλοποίηση της αγωγής. Οι ασθενείς με υπερκαλιαιμία πρέπει να εκπαιδεύονται σε δίαιτα χαμηλής περιεκτικότητας σε κάλιο. Προτείνεται η χρήση δεσμευτών καλίου.
- Στους ασθενεις που ανανήπτει η λειτουργικότητα της αριστερής κοιλίας (LVEF>40%), η βέλτιστη θεραπευτική αγωγή δεν πρέπει να διακόπτεται αν δεν υπάρχει σαφές αντιστρεπτό αίτιο της καρδιακής ανεπάρκειας.
- Σε ασθενείς με σοβαρή πρωτοπαθή ανεπάρκεια μιτροειδούς βαλβίδας που οδηγεί σε HFrEF, συστήνεται η χειρουργική αντιμετώπιση. Ασθενείς που πάσχουν από σοβαρή λειτουργική ανεπάρκεια μιτροειδούς βαλβίδας και ενώ λαμβάνουν τη βέλτιστη θεραπευτική αγωγή παραμένουν συμπτωματικοί, μπορεί να ωφεληθούν από τη διαδερμική επιδιόρθωση της μιτροειδούς βαλβίδας.
Maddox TM, et al “2021 update to the 2017 ACC expert consensus decision pathway for optimization of heart failure treatment: answers to 10 pivotal issues about heart failure with reduced ejection fraction” J Am Coll Cardiol 2021; DOI: 10.1016/j.jacc.2020.11.022.
Αντιθρομβωτική αγωγή σε ασθενείς που υποβλήθηκαν σε TAVI
Δημοσιεύθηκε πρόσφατα κείμενο συμφωνίας της ευρωπαϊκής ομάδας εργασίας διαδερμικών επεμβάσεων και της αντίστοιχης ομάδας βαλβιδοπαθειών, σχετικά με την αντιθρομβωτική αγωγή σε ασθενείς, που έχουν υποβληθεί σε διαδερμική εμφύτευση αορτικής βαλβίδας.
Ο καθορισμός της βέλτιστης αντιθρομβωτικής αγωγής περιεπεμβατικά και μετά την επέμβαση έχει μεγάλη σημασία, δεδομένου ότι τα θρομβοεμβολικά επεισόδια και τα αιμορραγικά συμβάματα αποτελούν συχνές και σημαντικές επιπλοκές για τους ασθενείς που υποβάλλονται σε TAVI.
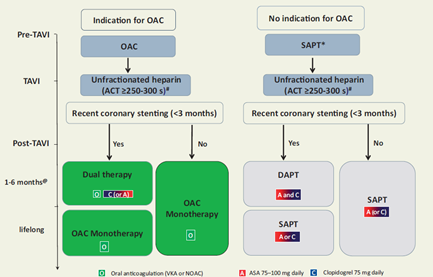
Οι ευρωπαικές κατευθυντήριες οδηγίες 2017 συστήνουν είτε διπλή αντιαιμοπεταλική αγώγη (DAPT) για 3-6 μήνες ακολουθούμενη από μονή αντιαιμοπεταλιακή αγωγή (SAPT) δια βίου, είτε αντιπηκτική αγωγή όπου υπάρχουν πρόσθετες ενδείξεις. Βασιζόμενο σε νεότερες μελέτες και στα αποτελέσματα τυχαιοποιημένων κλινικών μελετών και λαμβάνοντας υπόψιν την επίπτωση των θρομβοεμβολικών και αιμορραγικών επιπλοκών, το παρόν κείμενο παρέχει αναθεωρημένες οδηγίες σχετικά με την αντιθρομβωτική αγωγή σε ασθενείς που υποβλήθηκαν σε TAVI.
Στο κείμενο γίνεται σαφές ότι η επιλογή της αντιθρομβωτικής αγωγής θα πρέπει να εξατομικεύεται ανά ασθενή και καθορίζεται τόσο από τα χαρακτηριστικά και τις συννοσηρότητες του ασθενούς, όσο και από την διαδικασία της επέμβασης. Οι οδηγίες αφορούν την περίοδο πριν και κατά την περιεπεμβατική περίοδο καθώς και την περίοδο μετά την TAVI.
Πριν την TAVI
- H εκτίμηση του αιμορραγικού κινδύνου είναι υποχρεωτική
- Στους ασθενείς χωρίς ένδειξη αντιπηκτικών, χαμηλή δόση ασπιρίνης θα πρέπει να χορηγείται. Αν υπάρχει αντένδειξη για ασπιρίνη, θα χορηγηθεί κλοπιδογρέλη
Περιεπεμβατική περίοδος
- Η απόφαση διακοπής ή όχι των αντιπηκτικών (VKA ή NOAC) πρέπει να εξατομικεύεται ανά ασθενή
- Όταν συνεχίζονται τα VKA, το INR πρέπει να είναι στα κατώτερα θεραπευτικά όρια (~2)
- Δεν χρειάζεται προσθήκη ασπιρίνης στους ασθενείς που λαμβάνουν αντιπηκτικά
- Προτιμάται η χορήγηση μη κλασματοποιημένης ηπαρίνης με χρονο ΑCT 250-300sec
- Η θειϊκή πρωταμίνη για αναστροφή της δράσης της ηπαρίνης μπορεί να χρησιμοποιηθεί
- Η μπιβαλιρουδίνη είναι εναλλακτική λύση αν αντενδείκνυται η κλασσική ηπαρίνη
- Η χρήση των συσκευών προστασίας από εμβολικά επεισόδια μπορεί να χρησιμοποιηθεί σε ασθενείς υψηλού κινδύνου για αγγειακό επεισόδιο
Μετά την TAVI
- Η περιοδική εκτίμηση του αιμορραγικού κινδύνου είναι υποχρεωτική
- Χαμηλή δόση ασπιρίνης προτιμάται αν δεν υπάρχει ένδειξη αντιπηκτικής αγωγής
- Η χορήγηση μονοθεραπείας με VKA ή NOAC προτιμάται, όταν υπάρχει ένδειξη αντιπηκτικής αγωγής
- Σε περίπτωση αγγειοπλαστικής στεφανιαίων αρτηριών αν ο αιμορραγικός κίνδυνος είναι αυξημένος η διάρκεια διπλής αντιαιμοπεταλιακής αγωγής θα πρέπει να μειωθεί σε 1-3 μήνες σε περίπτωση σταθερής στεφανιαίας νόσου και στους 3-6 μήνες σε περίπτωση οξέος στεφανιαίου συνδρόμου
Jurrien ten Berg, Dirk Sibbing, Bianca Rocca, Eric Van Belle, et al. Management of antithrombotic therapy in patients undergoing transcatheter aortic valve implantation: a consensus document of the ESC Working Group on Thrombosis and the European Association of Percutaneous Cardiovascular Interventions (EAPCI), in collaboration with the ESC Council on Valvular Heart Disease, European Heart Journal, 2021;, ehab196, https://doi.org/10.1093/eurheartj/ehab196
Διάγνωση και αντιμετώπιση καρδιακής αμυλοείδωσης. Κείμενο θέσης της ομάδας μυοκαρδιοπαθειών της Ευρωπαϊκής Καρδιολογικής εταιρίας
Παρόλο που η αμυλοείδωση θεωρείται σπάνιο νόσημα, πρόσφατα στοιχεία δείχνουν ότι η καρδιακή αμυλοείδωση υποεκτιμάται σαν αιτία συχνών καρδιακών νοσημάτων ή συνδρόμων. Η πρόοδος στην καρδιαγγειακή απεικόνιση, στις διαγνωστικές στρατηγικές και η ανάπτυξη νέων θεραπειών έχουν βελτιώσει την αναγνώριση και την αντιμετώπιση της καρδιακής αμυλοείδωσης. Σκοπός αυτού του κείμενου θέσης είναι να βοηθήσει τους καρδιολόγους και ιατρούς άλλων ειδικοτήτων στην αναγνώριση, τη διάγνωση και την αντιμετώπιση ασθενών με καρδιακή αμυλοείδωση.
Η αναγνώριση της καρδιακής αμυλοείδωσης γίνεται όταν ινίδια αμυλοειδούς βρίσκονται στον καρδιακό ιστό. Παρόλο πού εννέα τύποι καρδιακής αμυλοείδωσης είναι γνωστοί, η μεγαλύτερη πλειοψηφία αφορά την AL αμυλοείδωση και την αμυλοείδωση από τρανσθυρετίνη είτε στην κληρονομική (ATTRv) ή στην επίκτητη (ATTRwt) μορφή.
Η διάγνωση της καρδιακής αμυλοείδωσης περιλαμβάνει δύο φάσεις. Τη φάση της υποψίας της νόσου και τη φάση της οριστικής διάγνωσης, η οποία περιλαμβάνει την τυποποίηση του αμυλοειδούς και είναι σημαντική για την καθοδήγηση της θεραπείας.
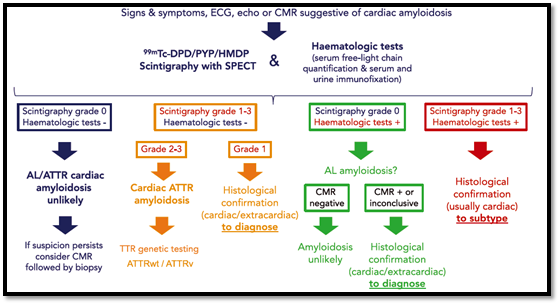
Η καρδιακή αμυλοείδωση συνήθως εμφανίζεται με ένα συνδιασμό καρδιακών απεικονιστικών ευρημάτων και εξωκαρδιακών σημείων και συμπτωμάτων, που πλέον ορίζονται σαν red flags. Το αυξημένο μυοκαρδιακό πάχος (>12mm) με τη συνοδό παρουσία σημείων και συμπτωμάτων καρδιακής ανεπάρκειας και εξωκαρδιακών σημείων (red flags) με συνηθέστερα την πρωτεϊνουρία, την μακρογλωσσία, τις εκχυμώσεις δέρματος και το σύνδρομο καρπιαίου σωλήνα θέτουν την υποψία διάγνωσης καρδιακής αμυλοείδωσης.
Υπάρχουν επεμβατικά και μη επεμβατικά κριτήρια για τη διάγνωση της καρδιακής αμυλοείδωσης. Ενώ τα επεμβατικά διαγνωστικά κριτήρια εφαρμόζονται σε όλες τις μορφές καρδιακής αμυλοείδωσης, τα μη επεμβατικά είναι αποδεκτά μόνο για την ATTR μορφή. Στα επεμβατικά κριτήρια περιλαμβάνεται είτε η θετική για αμυλοειδές καρδιακή βιοψία είτε ο συνδυασμός θετικής εξωκαρδιακής βιοψίας μαζί με ηχωκαρδιογραφικά κριτήρια/ κριτήρια καρδιακού μαγνήτη (ECHO/CMR). Τα μη επεμβατικά κριτήρια αφορούν τον συνδυασμό θετικών ευρημάτων από σπινθηρογράφημα καρδιάς (βαθμού 2-3 πρόσληψη διφωσφορικών) μαζί με αρνητικό έλεγχο ελαφρών αλύσσων (SPIE & UPIE) και ECHO/CMR κριτήρια.
Με βάση τα παραπάνω, διαμορφώνονται διάφορα διαγνωστικά σενάρια που συνοψίζονται στο παρακάτω σχήμα:
Η πρόγνωση της νόσου εξαρτάται από τον τύπο της αμυλοείδωσης και από το στάδιο της καρδιακής συμμετοχής κατά τη διάγνωση. Έχουν μελετηθεί διάφορα σκορ πρόγνωσης αλλά μέχρι στιγμής δεν έχει προταθεί κάποιο στις επίσημες οδηγίες. Όσον αφορά την παρακολούθηση των ασθενών συστήνεται η ανά 6 μήνο κλινική εκτίμηση συνδυαστικά με ηλεκτροκαρδιογράφημα και έλεγχο καρδιακών βιοδεικτών. Ανά έτος προτείνεται ο απεικονιστικός έλεγχος με ηχωκαρδιογράφημα και μαγνητική καρδίας καθώς και η τοποθέτηση 24ώρου καταγραφικού καρδιακού ρυθμού. Τέλος ανά τριετία προτείνεται η επανάληψη σπινθηρογραφήματος.
Όσον αφορά την αντιμετώπιση, αυτή περιλαμβάνει αφενός την πρόληψη και θεραπεία των επιπλοκών της καρδιακής αμυλοείδωσης και αφετέρου την εφαρμογή ειδικών θεραπειών για την καθυστέρηση ή τη διακοπή εναπόθεσης αμυλοειδούς στους ιστούς. Έτσι εφαρμόζονται βάση των κατευθυντήριων οδηγιών η θεραπεία καρδιακής ανεπάρκειας, και η αντιμετώπιση αρρυθμιών (κολπική μαρμαρυγή, κοιλιακή ταχυκαρδία). Παράλληλα εφαρμόζονται θεραπείες από ειδικούς ογκολόγους και αιματολόγους. Οι ειδικές θεραπείες αφορούν την ATTR αμυλοείδωση και περιλαμβάνουν σταθεροποιητικά μόρια (tafamidis) και φάρμακα που μειώνουν την παραγωγή αμυλοειδούς, τους γεννετικούς σιγαστές (patisiran και inotersen). Επί του παρόντος ο μόνος παράγοντας που έχει αποδεδειγμένη αποτελεσματικότητα σε πολυκεντρικές μελέτες με ασθενείς με καρδιακή αμυλοείδωση είναι το tafamidis, το οποίο συστήνεται από το παρόν κείμενο να χορηγείται σε ασθενείς με ικανοποιητικό προσδόκιμο επιβίωσης.
Κλείνοντας οι συγγραφείς προτείνουν ότι η διάγνωση, η παρακολούθηση και η αντιμετώπιση των ασθενών με καρδιακή αμυλοείδωση πρέπει να γίνεται με συνεργασία διαφόρων κέντρων και ειδικοτήτων. Υπάρχουν ακόμα κάποιες γκρίζες ζώνες και περιθώρια νέας έρευνας, όσον αφορά τόσο τη διαγνωστική προσπέλαση των ασθενών όσο και την αντιμετώπισή τους.
Pablo Garcia-Pavia, Claudio Rapezzi, Yehuda Adler, et al. Diagnosis and treatment of cardiac amyloidosis: a position statement of the ESC Working Group on Myocardial and Pericardial Diseases, European Heart Journal, Volume 42, Issue 16, 21 April 2021, Pages 1554–1568, https://doi.org/10.1093/eurheartj/ehab072
